הפריה חוץ גופית: מה התהליכים שיש לעבור
ההפריה מתבצעת במספר שלבים, החל מהשראת ביוץ ומעקב, דרך שאיבת הביציות ועד להחזרתן מופרות לרחם

טיפול עבור זוגות שכשלו בניסיונות קודמים להרות צילום המחשה: אלי דסה
ההפריה החוץ גופית מיועדת עבור זוגות שעברו כישלונות בטיפולים קודמים (טיפולים הורמונליים והזרעה תוך רחמית), אי פוריות על רקע מכני, אי פוריות זכרית, כשאיכות הזרע נמוכה ואינה מאפשרת ביצוע הזרעה תוך רחמית, או במצב של אי פריון אימונולוגי.
מהי השראת ביוץ ואיך היא עובדת?
הטיפול כולל הליך של השראת ביוץ, שמטרתו להשיג מספר ביציות שיופרו בהמשך במעבדה. ההליך מתבצע בעזרת טיפול תרופתי הורמונלי הניתן בזריקות תת עוריות לשריר או בהסנפה. הטיפול להשראת ביוץ מתבצע על פי מספר תוכניות טיפול, אותן בוחר הרופא המטפל בהתאם לנתונים של המטופלים: גיל האישה, הסיבה לאי פוריות, הריונות קודמים, תגובה שחלתית קודמת בטיפולי פוריות קודמים, סיבוכים קודמים, בדיקות הורמונליות ועוד.
המטופלת מקבלת בכל יום זריקה של גונדוטרופינים/מנוטרופינים, המכילים את הורמון הזקיק (FSH) (גונל–אף ופיוריגון), הורמון הזקיק והורמון הביוץ (LH) (מנוגון ומנופור), או הורמון הביוץ (לווריס). היא נמצאת במעקב רפואי המנטר את תפקוד השחלה באמצעות שילוב שתי שיטות: בדיקות דם - לבירור רמת ההורמונים אסטרוגן ופרוגסטרון ובדיקות אולטרה סאונד למעקב אחר התפתחות הזקיקים. בהתאם לתוצאות המעקב, הרופא המטפל מבקר את המשך הטיפול.
חשוב לציין, כי השימוש בגונדוטרופינים בלבד לביצוע ההפריה החוץ גופית אינו נפוץ היום, מאחר שכשליש מהמטופלות נחשפות לאפשרות של ביוץ מוקדם הגורם לביטול הטיפול. בשל כך, משתמש רופא הפוריות בתכשירים נוספים לעיקוב הביוץ: אגוניסטים (בפרוטוקול קצר או ארוך) או אנטגוניסטים.
מתי מבצעים את שאיבת הביציות וכיצד?
ברגע שבו הזקיקים יגיעו לגודל של 20-18 מ"מ, ימליץ הרופא למטופלת להזריק את הורמון ההיריון hCG. לאחר כ-34 שעות תתבצע שאיבת הביציות בחדר ניתוח, לרוב בהרדמה כללית. במקרים מיוחדים, אפשר גם לבצע זאת בהרדמה מקומית או כלל ללא הרדמה.
השאיבה מתבצעת בהנחיית אולטרה סאונד, בגישה נרתיקית. בזמן השאיבה דוקרים את השחלות ושואבים מתוכן את הזקיקים עם הביציות שבתוכם, המועברות מיידית למעבדה להמשך טיפול.
כיצד מתבצעת ההפריה ומה מתרחש במעבדה?
בעצה אחת עם הרופא המטפל, יחליטו הוא וצוות הביולוגים כיצד לבצע את ההפריה. בהפריה ספונטנית מניחים יחד עם כל ביצית בצלוחית כמה עשרות אלפי עד מיליונים של תאי זרע, אז הם נלקחים יחד לאינקובטור לתקופה של כיממה בזמן ההמתנה להפריה.
בשיטה השנייה מתבצעת הזרקה של תא זרע איכותי בודד ישירות לנוזל של כל ביצית - מיקרומניפולציה (ICSI). למחרת בודקים אם התרחשה ההפריה. לאחר עוד יממה נבדוק האם התפתח עובר, אשר לרוב הוא בן שניים עד
ארבעה תאים.
במקרים שבהם קיימת בעיה מורפולוגית קשה בזרע, ניתן לברור את התאים בעלי המורפולוגיה הטובה ביותר באמצעות שימוש במיקרוסקופ בהגדלה של פי 6,000 (המקובל הוא פי 400). שיטה זו מאפשרת לבחור את תאי הזרע בעלי הצורה העדיפה. לאחרונה נמצא כי השימוש בטכנולוגיה זו הכפיל את שיעור ההריונות והפחית את כמות ההפלות בחצי. שיטה זו מיושמת בטיפולי הזרעה, הפריה חוץ גופית (IVF) ולעתים אף משולבת בשיטת ה-ICSI להפריה במעבדה.
מתי מתרחשת ההחזרה וכיצד?
החזרת העוברים תתבצע ביום השני, השלישי או החמישי. החלטת הרופא מתי להחזיר את העוברים מסתמכת על השיקולים הבאים: מספר העוברים, איכותם, גיל המטופלת וטיפולים קודמים.
החזרת העוברים מתבצעת בשכיבה, כמו בבדיקה גינקולוגית רגילה. הרופא מחדיר את העוברים לחלל הרחם באמצעות קשית פלסטיק דקה (קטטר), כשישנם כאלה המבצעים את ההליך בהנחיית אולטרה סאונד.
לאחר החזרת העוברים, ימליץ הרופא על טיפול תמיכתי בפרוגסטרון. טיפול זה ניתן בטבליות המוחדרות לנרתיק, בג'ל או בזריקה יומית. לעתים יש הממליצים על טיפול נוסף מקביל לתקופה זו: אספירין, פרדניזון, אסטרוגן, קלקסן ועוד.
מה עושים כשישנם עוברים מוקפאים?
במקרה שנותר עודף של עוברים לאחר ההחזרה, אפשר להקפיאם בחנקן נוזלי, שם הם יכולים להישמר מספר שנים רב. במידת הצורך ניתן להחזיר את העוברים לרחם לאחר הכנה מתאימה של הרירית, המתבצעת תוך ניטור אולטרה סאונד באמצעות תכשירי אסטרוגן (אסטרופם או פרוגינובה) ובהמשך גם פרוגסטרון, או על ידי הכנה עם איקקלומין או במחזור טבעי.
בדיקת הריון
בדיקת דם להיריון מתבצעת 12 יום ממועד החזרת העוברים לרחם.
הכותב הוא מומחה לפוריות ולהפריה חוץ-גופית



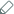
 נא להמתין לטעינת התגובות
נא להמתין לטעינת התגובות